Inhaltsverzeichnis
Die Hautbarriere schützt den Körper vor dem Verlust von Feuchtigkeit und dem Eindringen schädlicher Substanzen. Sie bildet eine funktionelle Einheit aus Zellen, Lipiden und mikrobiellen Komponenten. Ihr Aufbau, ihre Funktion und ihre klinische Relevanz sind Thema dieses Artikels.
Inhaltsverzeichnis
Hautbarriere – Definition
Die Hautbarriere bezeichnet die schützende Funktion der obersten Hautschichten, insbesondere des Stratum corneum, gegenüber äußeren Einflüssen. Sie verhindert das Eindringen von Mikroorganismen, Schadstoffen und Allergenen und reguliert gleichzeitig den transepidermalen Wasserverlust. Im weiteren Sinne umfasst der Begriff nicht nur die physikalische Barriere durch Zellstrukturen und Lipide, sondern auch immunologische und mikrobielle Komponenten, die gemeinsam die Abwehrleistung der Haut sichern. Die Hautbarriere unterscheidet sich damit vom Begriff des Säureschutzmantels, der vor allem die oberflächliche, leicht saure Umgebung beschreibt, und vom Mikrobiom, das die natürliche Besiedlung mit Mikroorganismen umfasst.
Hautbarriere – Anatomie
Die Hautbarriere bildet sich hauptsächlich innerhalb der Epidermis, der äußersten Hautschicht, während ihr Aufbau auf einem komplexen Zusammenspiel mehrerer Strukturelemente basiert.
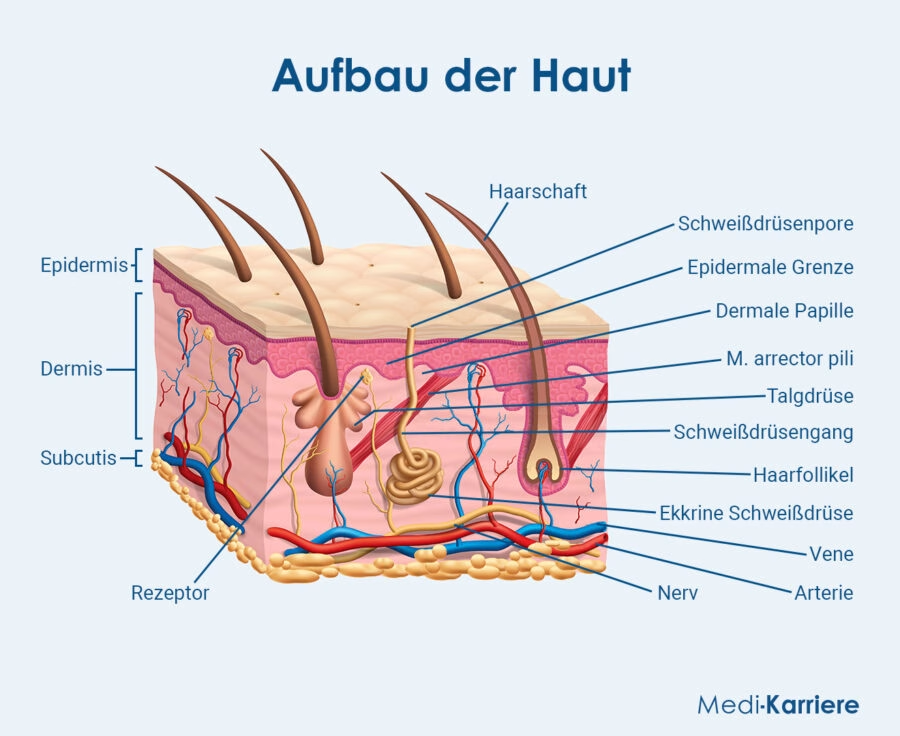
Hautschichten
Die Haut gliedert sich in Epidermis, Dermis (Lederhaut) und Subkutis. Die Barrierefunktion entsteht fast ausschließlich in der Epidermis, insbesondere im Stratum corneum.
Das Stratum corneum (Hornschicht) besteht aus Korneozyten, kernlosen Hornzellen, die eng aneinanderliegen. Sie sind eingebettet in eine Lipidmatrix, die aus Ceramiden, freien Fettsäuren und Cholesterin aufgebaut ist. Dieses „Ziegel-und-Mörtel“-Modell sorgt für mechanische Stabilität und begrenzt Wasserverlust sowie das Eindringen von Schadstoffen.
Innerhalb der unteren Epidermisschichten vernetzen Tight Junctions benachbarte Keratinozyten und kontrollieren den parazellulären Stofftransport. Sie verhindern, dass Substanzen unkontrolliert zwischen den Zellen hindurchtreten.
Auf der Oberfläche des Stratum corneum befindet sich der Hydrolipidfilm (Säureschutzmantel), welcher eine Mischung aus Talgdrüsensekret, Schweiß und Zerfallsprodukten von Hornzellen darstellt. Sein leicht saurer pH-Wert hemmt das Wachstum pathogener Mikroorganismen und unterstützt die Hautbarriere zusätzlich.
Ceramide
Hautflora
Das Mikrobiom der Haut (Hautflora) umfasst Milliarden von Mikroorganismen, darunter vor allem Bakterien, seltener auch Pilze und Viren. Diese Mikroorganismen siedeln sich bevorzugt in bestimmten Hautarealen an, wobei der Aspekt abhängig von Faktoren wie Feuchtigkeit, Talgproduktion und pH-Wert ist. Zu den häufigsten Bakteriengattungen zählen Staphylococcus, Cutibacterium und Corynebacterium. Sie stehen in einer dynamischen Wechselbeziehung mit der Haut und übernehmen wichtige Funktionen für die Barriereintegrität.
Das Mikrobiom wirkt als biologische Schutzschicht. Es konkurriert mit pathogenen Keimen um Nährstoffe und Bindungsstellen, produziert antimikrobielle Substanzen und beeinflusst die Immunantwort der Haut. Eine ausgewogene mikrobielle Zusammensetzung stabilisiert die Barrierefunktion, während ein Ungleichgewicht, auch Dysbiose genannt, mit Hauterkrankungen wie Neurodermitis oder Akne in Verbindung gebracht wird.
Hautbarriere – Funktion
Die Hautbarriere übernimmt zentrale Aufgaben im Schutz des Körpers vor äußeren Einflüssen. Ihre wichtigste Funktion besteht darin, den transepidermalen Wasserverlust zu regulieren und so den Feuchtigkeitsgehalt der Haut konstant zu halten. Gleichzeitig verhindert sie das Eindringen potenziell schädlicher Substanzen wie Mikroorganismen, Allergene, Schadstoffe oder reizende Chemikalien.
Darüber hinaus erfüllt die Hautbarriere eine immunologische Schutzfunktion, denn Zellen der Epidermis, insbesondere Keratinozyten und Langerhans-Zellen, erkennen Fremdstoffe und aktivieren bei Bedarf entzündliche Reaktionen. Das Mikrobiom trägt ebenfalls zur Immunregulation bei und hilft, pathogene Keime frühzeitig zu verdrängen.
Auch mechanische Belastungen wie Reibung oder Druck puffert die Barriere ab, da die Hornschicht als flexible Schutzschicht wirkt. In ihrer Gesamtheit ermöglicht die Hautbarriere die Aufrechterhaltung der Homöostase zwischen innerem Milieu und Umwelt.
Hautbarriere – Klinik und Störungen
Eine intakte Hautbarriere ist entscheidend für die Gesunderhaltung der Haut. Bereits geringe Störungen ihrer Struktur oder Funktion können klinisch relevante Hautprobleme verursachen oder verstärken. Typische Anzeichen einer gestörten Barriere sind Trockenheit, Rötung, Spannungsgefühl, Juckreiz und eine erhöhte Reizempfindlichkeit.
Ursachen und Mechanismen einer gestörten Hautbarriere
Bei entzündlichen Hauterkrankungen wie atopischer Dermatitis, Psoriasis oder Kontaktdermatitis liegt häufig eine ausgeprägte Barrierefunktionsstörung vor. Ein zentrales Messinstrument ist dabei der transepidermale Wasserverlust (TEWL). Ein erhöhter TEWL-Wert weist auf eine geschwächte Barriere hin und ist ein typisches Merkmal chronisch-entzündlicher Hautveränderungen.
Auch genetische Faktoren beeinflussen die Barrierefunktion. Mutationen im Filaggrin-Gen gelten als bedeutender Risikofaktor für atopische Dermatitis. Sie führen zu strukturellen Defiziten in der Hornschicht und fördern das Eindringen von Allergenen und Reizstoffen. Zusätzlich kann psychischer Stress die Barriere schwächen. Über hormonelle Signalwege, insbesondere durch vermehrte Ausschüttung von Glukokortikoiden, wird die Lipidsynthese in der Epidermis gehemmt und die Zellneubildung verlangsamt.
Äußere Faktoren wie häufiges Waschen, UV-Strahlung, Umweltgifte oder aggressive Pflegeprodukte können die Barriere zusätzlich beeinträchtigen. Therapeutisch stehen daher Maßnahmen zur Regeneration im Vordergrund, etwa durch lipidreiche Pflege, pH-stabilisierende Formulierungen oder unterstützende Wirkstoffe wie Niacinamid.
- Pape H et. al., Physiologie (Thieme, 10. Auflage, 2024)
- Choi MJ et. al., Role of ceramides in barrier function of healthy and diseased skin (Am J Clin Dermatol., 2005), https://doi.org/... , (Abrufdatum: 20.04.2025)
- Green M, et. al., Transepidermal water loss (TEWL): Environment and pollution-A systematic review (Skin Health Dis., 2022), https://doi.org/... , (Abrufdatum: 20.04.2025)